Hogyan támogatja az egészséges bélflóra az immunrendszer működését, és mi az, ami ezt az együttműködést a bélflóra szintjén megbonthatja? Mi a probiotikumok szerepe a bélflóra egyensúlyának helyreállításában – s ezzel az immunrendszer egészséges működésének védelmében?
Dr. Schäfer Eszter gasztroenterológus cikke
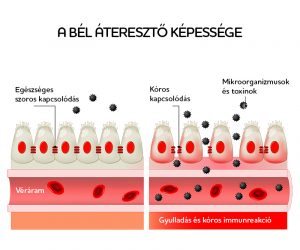
Tápcsatornánk közel 400 négyzetméternyi felülettel rendelkezik, ezáltal az idegen anyagokkal szemben a legfőbb védelmet biztosító szervünk. Ez a nyálkahártya gondoskodik arról, hogy aminek át kell jutnia rajta (tápanyagok, vitaminok, ásványi anyagok), az átjusson, de aminek nem szabad átjutnia, az ne jusson át (például kórokozó baktériumok, vírusok, gombák vagy testidegen, allergiát okozó, nagy molekulák).
Ezen túl az immunrendszerünk körülbelül 70-80%-a is a belünkben vagy ahhoz kapcsolódóan található. Szervezetünk és immunrendszerünk között a kapcsolatot a bélflóra közvetíti.
Bélflóra: az emberi szervezetben közel 100 billió apró élőlény (baktériumok, vírusok, gombák) él – az emberi sejtek közel 10-szerese, amelyek számos élettani folyamatot aktívan befolyásolnak. A bélrendszerünkben, velünk együtt élő élőlényeket nevezzük bélflórának vagy bélmikrobiomnak.
A születést követő néhány héten belül a tápcsatornánkat több mint 1000 különböző baktériumfaj népesíti be, majd 2-3 éves korra kialakul a felnőttekre jellemző bélflóra. A bélflóránk akár az 1-2 kilogrammos tömeget is elérheti, nagy része teljesen egyedi, és ránk, illetve szűkebb-tágabb környezetünkre jellemző. Így ez egyfajta egyedi azonosítónk. A különböző baktériumok sűrűsége és sokfélesége a gyomortól a vastagbél felé haladva növekszik. A bélflóra alkotóinak sokasága, változatossága és egészsége döntő szerepet játszik az emberi szervezet immunrendszerének kialakulásában és fenntartásában.
Normál bélflóra és immunrendszer
A bélflóra tagjai szimbiózisban élnek a gazdaszervezettel, vagyis az emberrel, egymást kölcsönösen segítik. Feladatuk sokrétű: hasznosítják az emészthetetlen tápanyagokat; vitaminokat és olyan tápanyagokat termelnek, amelyek energiát szolgáltatnak a nyálkahártya sejtjeinek; fenntartják az egészséges nyálkahártya-védelmet (barriert); elpusztítják a kórokozókat speciális méreganyagok termelésével, komplex-képzéssel, valamint a bélflóra savanyításával.
Emellett kapcsolatban vannak az immunrendszerrel, részt vesznek az immunrendszer működésének szabályozásában, egyes immunglobulinok (immunglobulin IgA) termelését serkentik. IgA-nak hívjuk azokat az immunglobulinokat, vagyis ellenanyagnak is nevezett fehérjemolekulákat, amelyeket az immunrendszer termel a testfelszínre jutott, lenyelt vagy belélegzett kórokozók felismerésére és semlegesítésére.

A belekben élő baktériumok egészséges körülmények között elengedhetetlenek a szervezet működéséhez, ezt nevezzük eubiózisnak. Ha a bélflóra és a gazdaszervezet közötti együttműködés bármilyen külső vagy belső körülmény miatt megbomlik, diszbiózisról beszélünk. Ez az egyes baktériumtörzsek megritkulásával, mások túlszaporodásával jellemezhető, ami nagyon gyakran vezet különböző gasztroenterológiai tünetekhez: puffadás, gázképződés, hasfájás, rossz lehelet.
Emellett számos bélen kívüli tünet is megjelenhet, mint például migrén, hajhullás, hangulatingadozás, depresszió, Candida-fertőzés, bőr- és körömgomba-fertőzés, gyulladásos folyamatok, izomfájdalmak, vérszegénység, testsúlyproblémák.
Táplálkozás – valóban azok vagyunk, amit megeszünk
Diszbiózist számos tényező kiválthat, vagy épp megelőzhet. Lévén a belünkről, tágabb értelemben a tápcsatornánkról van szó, természetes, hogy a táplálkozás a bélflóra egyensúlyának alapja. A táplálék változatossága meghatározza a bélmikrobiom összetételének sokféleségét – vagyis, hogy hányféle és milyen baktérium él a beleinkben. És vica versa: a bélflóra is befolyásolja a táplálékok hasznosítását, optimalizálva az emésztést és a tápláltsági állapotot.
Mindig azok a baktériumok aktiválódnak a bélben, amelyek számára megfelelő táplálék van. A bélbaktériumok az ember számára emészthetetlen növényi rostokkal táplálkoznak, így minél több és többféle zöldséget, gyümölcsöt fogyasztunk, annál változatosabb lesz a bélflóránk.
A bélbaktériumok „hulladékhasznosítóként” működnek, elsősorban azokat az összetett szénhidrátokat (cukrokat) bontják le, és teszik hozzáférhetővé az ember számára, amelyeket a vékonybélben a saját enzimek nem bontottak le, ezzel segítve ezek emésztését.
Íme néhány konkrét példa arra, hogy befolyásolja a táplálkozásunk a bélflóránkat:
- A laktóz- és fruktózintolerancia, a szacharózban gazdag ételek és italok mértéktelen fogyasztása oda is vezethet, hogy a vékonybélben megtelepednek ott nem szokványos baktériumok (így alakul ki a manapság mind gyakrabban hallott, ún. kontaminált vékonybél-szindróma, vagyis a SIBO).
- A túlzott fehérje- és húsfogyasztás segíti a coli-baktérium szaporodását, ami ismét diszbiózishoz, vagyis a bélflóra egyensúlyának felbomlásához vezet.
- A túl sok finomított szénhidrát (liszt, cukor) fogyasztása kedvez a gombák elszaporodásának.
- A jó baktériumok számának csökkenéséhez vezet az ecetes, savasító ételek, az olajban sült ételek és a klórozott, fluoridos csapvíz fogyasztása, a vitaminhiány, illetve a túlzott kávé- és alkoholfogyasztás is.
- A bélbaktériumok érzékenyek a kevés rost- és folyadékfogyasztás miatt lelassult emésztés során felszabaduló toxinokra (méreganyagokra), illetve a táplálékkal bejutó növényvédő szerekre és tartósítószerekre.
„Drogellenes” bél
Nem meglepő, de egyes szerek alkalmazása is diszbiózishoz, majd pedig komolyabb, az immunrendszerrel is összefüggő betegségekhez vezethet. Az elmúlt években sokszor olvashattunk az antibiotikumok kettősségéről: egyik oldalon életmentő szerepükről, hiszen használatuk óta számos, korábban halálos betegséget tudunk ma már leküzdeni. A másik oldalon viszont eleget hallhattunk már a bélflórára gyakorolt, negatív hatásáról is: antibiotikum alkalmazásakor ugyanis a megcélzott kórokozón kívül a jótékony baktériumtörzsek is károsodnak, amely rövid távon mellékhatásokat – hasmenést és egyéb hasi panaszokat – okozhat.
A nem szteroid-tartalmú gyulladáscsökkentők és a gyomorsav-csökkentők szintén diszbiózishoz vezethetnek. De a nikotin és a stresszhormon megnövekedett mennyisége is rossz hatással van a jótékony bélbaktériumokra.
A megváltozott bélflóra számos, a gyomor-bél rendszeren kívüli betegség forrása is, úgymint kövérség; asztma és allergiás betegségek; magasvérnyomás; szív- és érrendszeri betegségek; autoimmun betegségek, mint rheumatoid arthritis, cukorbetegség, inzulinrezisztencia, gyulladásos bélbetegségek; vastagbélrák; irritábilis bélszindróma (IBS), demencia, Alzheimer-kór.
Probiotikummal az immunrendszerért?
Igen, a fertőzések megelőzése, az bélflóra, s vele együtt az immunrendszer támogatása érdekében mindenkinek javasolt probiotikum fogyasztása.
Mégis a következő néhány sorban szeretném felhívni a figyelmet arra, hogy milyen fontos az idősebb korosztály számára is a probiotikum fogyasztása, illetve néhány gasztroenterológiai kórképben rámutatunk a probiotikumok kiemelt szerepére.

Az öregedés egy komplex folyamat, mely számos pszichológiai, genomikai, immunológiai és anyagcserében is megmutatkozó következménnyel jár. Idős betegekben a megváltozott bélflóra kialakulásában szerepet játszhat a megváltozott életmód, az étrend, a csökkent fizikai aktivitás, a csökkent bélműködés, a gyengébb immunrendszer, a kórházi kezelések, a kísérőbetegségek és a gyógyszeres kezelésük is. Jellemzően csökken a bélbaktériumok változatossága, csökken a bacteriodes, bifidobaktériumok, laktobacillusok száma, és elszaporodnak a kórokozók, esetleg kórokozóvá válnak egészséges szervezetet normál esetben nem megbetegítő baktériumok is. Mindez a bél csökkent anyagcseréjéhez vezet, melynek következtében csökken a rövid szénláncú zsírsavak termelése, csökken ennek hatása számos kórkép megelőzésében, így gyakran találkozunk időskorban rendszertelen székelési szokásokkal, étvágytalansággal, fogyással, egyes agyi funkciók csökkenésével, D-vitaminhiánnyal, magas vérnyomással és izomtömegvesztéssel.
Ezért is mondjuk, hogy nem csak gyermekkorban és felnőttkorban van jelentősége a bélmikrobiom befolyásolásának, támogatásának, hanem idősebb korban is fontos, hogy megfelelő étrenddel, étrend-kiegészítőkkel, pre- és probiotikumokkal pozítiv irányba mozdítsuk el a bélflóra összetételét.
Nem mindegy, melyik probiotikum… Minden probiotikus baktériumtörzsnek megvan a saját hatásmechanizmusa, vagyis, hogy mire jó, és mire nem jó. Ezt a diverzitást már a vírusok esetében is jól értjük: amelyik hörgőgyulladást okoz, az nagy valószínűséggel nem okoz majd bárányhimlőt. Ugyanez igaz a baktériumokra, de nem csak a kórokozókra, hanem a jótékony, hasznos baktériumokra is. A probiotikum, amely jól működik akut hasmenéssel, hányással járó kórképekben, nem biztos, hogy hatékony antibiotikumok okozta mellékhatások esetén. Ugyanis az egyik probiotikus törzs képes gyulladáscsökkentésre, míg a másik a bélmozgást szabályozza.
Ráadásul, az utóbbi példát tovább bonyolítja, hogy egyes törzsek sikeresen ellenállnak egyes antibiotikumok baktériumölő hatásának, míg mások nem. Vagyis az antibiotikumok különböző hatóanyagai esetén meg kell vizsgálni, hogy az adott probiotikus törzset hatástalanítja-e (tehát felesleges mellé szedni azt a probiotikumot), vagy sem. Ezek az ismeretek azonban már olyan szakmai tudást igényelnek, hogy érdemes adott probléma esetén a gyógyszerésztől vagy az orvostól tájékoztatást, útmutatást kérni.
A probiotikumok jótékony hatását számos gasztroenterológiai kórképben igazolták.
A leggyakoribb alkalmazási területeiket szeretném kiemelni.
Akut hasmenés, hányás esetén a hasmenés időtartamának rövidítésére, a székletürítések számának csökkentésére kiegészítő kezelésként alkalmazhatunk probiotikumot. Ennek különös jelentősége van gyermekkorban és idősebb korban, amikor különösen nehéz a folyadékháztartás egyensúlyban tartása. A probiotikumok hatásukat úgy fejtik ki, hogy a vékonybél-nyálkahártya védelmét stabilizálják, és kompetitív módon gátolják a kórokozókat.
Antibiotikum okozta hasmenés megelőzése: az antibiotikum okozta hasmenés gyakorisága 5-30% között mozog az antibiotikum-terápiában részülők között a kezelés kezdete és befejezését követő 2 hónap közötti időtartam során. Ennek megelőzésében legfontosabb az antibiotikumok kizárólag indokolt esetben történő alkalmazása. Amennyiben az antibiotikum-kezelés elengedhetetlen, akkor megfelelő probiotikum választása is indokolt, mivel megvédi a normális bélflórát attól, hogy annak egyensúlya felboruljon.
A kifejezetten gyomorfájdalmakat és gyomorgyulladást okozó Helicobacter pylori eradikációjának (eradikáció, vagyis a kórokozó elpusztítása) sikeressége javítható, és a kezelés mellékhatásainak előfordulása csökkenthető megfelelő probiotikumok alkalmazásával.
A probiotikumok nem hatékonyak Crohn-betegségben a remisszió kialukálásra és fenntartására, de szerepet játszhatnak a tünetek csökkentésében. Colitis ulcerosa és pouchitis kezelésében egyes probiotikumok hatékonynak bizonyultak.
Irritábilis bél szindróma (IBS) kialakulásában is egyre nagyobb jelentőséget tulajdonítanak a bélflóra szerepének. IBS-s betegekben az egészségesektől eltérő bélflórát találtak, de megfigyelték a bélflóra instabilitását is, pl. a laktobacillusok és a bifidobaktériumok száma csökken, miközben az anaerob törzsek mennyisége nő. A probiotikumok módosítják a bélflóra anyagcseréjét, befolyásolják egyrészről a rövid szénláncú zsírsavak és gázok termelődését, másrészt az epesavak anyagcseréjét és felszívódását is. Kísérleti adatok szerint módosítják a bélmozgást, javítják a nyálkahártya védelmi funkcióját, valamint a zsigeri túlérzékenységet, miközben csökkentik a bélnedv és nyák termelődését, valamint gyulladáscsökkentő hatásúak, és hatnak az érzékelési folyamatokra, így összegezve azt mondhatjuk, hogy a probiotikumok alkalmazása javasolt IBS-ben.
Dr. Schäfer Eszter
gasztroenterológus
a Magyar Honvédség Egészségügyi Központ szakorvosa
A cikk az Immuntippek sorozat része.
Szívesen olvasnál tovább? Kattints a linkre!
BioGaia Immuntippek 2. rész >>
BioGaia Immuntippek 3. rész >>
BioGaia Immuntippek 4. rész >>
Felhasznált irodalom:
Rossella Cianci , Danilo Pagliari , Ciriaco A. Piccirillo,Jörg H. Fritz, Giovanni Gambassi: The Microbiota and Immune System Crosstalk in Health and Disease. Mediators of Inflammation Volume 2018, Article ID 2912539. https://doi.org/10.1155/2018/2912539
Claudia Sanmiguel., Arpana Gupta, Emeran A. Mayer: Gut Microbiome and Obesity: A Plausible Explanation for Obesity. Curr Obes Rep. 2015 June ; 4(2): 250–261. doi:10.1007/s13679-015-0152-0.